Diabetes und Auge
Alljährlich verursacht der Diabetes mellitus in Deutschland
- 28.000 Amputationen
- 27.000 Herzinfarkte
- 44.000 Schlaganfälle
- mehr als 8.000 neue Dialysefälle
Die Stoffwechselerkrankung Diabetes beeinflusst nicht nur das tägliche Leben der Betroffenen mit der Notwendigkeit zu Diät oder dem Spritzen von Insulin, der Gefährdung durch Koma oder hypoglykämischem Schock.
Mit zunehmender Zeitdauer werden vor allem auch die kleinen Blutgefäße des Körpers, die so genannte Mikrozirkulation, in vielen Organen nachhaltig geschädigt. Besonders dramatisch ist die Auswirkung des Diabetes auf die Mikrozirkulation in unserem wichtigsten Sinnesorgan, dem Auge. Es kommt zur Schädigung der Netzhaut. Man spricht von der diabetischen Retinopathie, die bei Diabetikern häufig und für dieses chronische Leiden charakteristisch ist. Diabetische Augenveränderungen müssen rechtzeitig erkannt werden, damit mit den Möglichkeiten der modernen Medizin geholfen und das Sehvermögen bewahrt werden kann.
Die diabetische Retinopathie
Die Zahlen sprechen eine deutliche Sprache: nach zwanzig Jahren mit einem Diabetes Typ 1 leiden bis zu 95 Prozent der Patienten an einer Schädigung der Netzhaut, unter den Typ 2-Diabetikern beträgt diese Rate rund 60 Prozent. In den Industrienationen ist die diabetische Retinopathie die häufigste Erblindungsursache im erwerbsfähigen Alter. Der erhöhte Blutzucker ist der wichtigste eine Retinopathie auslösende Faktor, doch spielen auch andere Gegebenheiten eine Rolle, wie erhöhter Blutdruck, hormonelle Umstellungen während Pubertät und Schwangerschaft sowie hohe Blutfettspiegel.
Man unterscheidet zwei Verlaufsformen der diabetischen Retinopathie:
- Die nichtproliferative Retinopathie
- Die proliferative Retinopathie
Die nichtproliferative Retinopathie
Das erste Krankheitszeichen sind kleine, rötliche Punkte auf der Netzhaut, die so genannten Mikroaneurysmen. Diese Gefäßwandaussackungen aufgrund einer Wandschwäche schränken zunächst das Sehvermögen keineswegs ein, können aber darauf hinweisen, dass sich Schlimmeres anbahnt. Aus den geschädigten Gefäßwänden kann es zum Austritt von Blut in die Netzhaut kommen, außerdem können sich auf der Netzhaut Fettablagerungen bilden ("harte Exsudate"). Die Netzhautgefäße weisen zunächst Kaliberschwankungen und dann zunehmende Verschlüsse mit auerstoffmangelversorgung auf.
Die proliferative Retinopathie
Die Minderdurchblutung (Ischämie) der Netzhaut durch die nichtproliferative Retinopathie löst oft einen höchst unerwünschten "Reparaturmechanismus" des Auges aus. Neue, aber für die Versorgung der Netzhaut keineswegs hilfreiche Blutgefäße beginnen sich zu bilden („Neovaskularisationen “). So entsteht das zweite, gefährlichere Stadium, die proliferative Retinopathie. Die krankhaften Veränderungen bleiben nicht länger auf das Niveau der Netzhaut beschränkt. Diese abnormal neugebildeten Blutgefäße und das sie begleitende Gefäßbindegewebe wachsen in den Glaskörper (die gelartige Füllung des Auges zwischen Netzhaut und Linse) hinein. Die Gefäßneubildungen (Neovaskularisationen) neigen häufig zu Blutungen. Der P atient bemerkt dies als eine plötzlich auftretende "dunkle Wolke" im Blickfeld. Dem betroffenen Auge droht vor allem durch eine andere Eigenschaft dieser Neubildungen Ungemach: Die in den Glaskörper einwachsenden neugebildeten Gefäße beginnen durch Vernarbung an ihrer Unterlage, der Netzhaut, zu ziehen, was man als "Traktion" bezeichnet. Durch diesen Zug kann die Netzhaut von der unter ihr befindlichen Aderhaut abgelöst werden. Diese Netzhautablösung und der Umbau des einst durchsichtigen Glaskörpers zu einer von Gefäßsträngen und Verwachsungen durchzogenen grauen Masse stellt das Endstadium des Krankheitsprozesses dar. Das Sehvermögen ist drastisch reduziert oder völlig zerstört, das Auge ist blind - der traurige Endpunkt der diabetischen Retinopathie ist erreicht.
Die Makulopathie (Makulaödem)
Bei einigen Patienten kommt es zum Austritt von Flüssigkeit und Blutbestandteilen im Bereich der Stelle des schärfsten Sehens, der Makula. Man spricht vom Makulaödem, das zu erheblichen Seheinbußen führen kann.
Was der Patient selbst bemerkt
Das Tückische an der diabetischen Retinopathie ist ihre Symptomarmut in den Anfangsstadien. Die ersten Mikroaneurysmen und die Exsudate in der Netzhaut führen fast nie zu subjektiven Beschwerden. Aus diesem Grund liegen bei ca. 30 % der Typ 2-Diabetiker bei Erstdiagnose der Stoffwechselerkrankung bereits Netzhautveränderungen vor. Nicht selten ist es gar eine Untersuchung des Augenhintergrundes, die erst den Verdacht auf Diabetes lenkt und zu einer entsprechenden Abklärung führt.
Erst wenn die Stelle des schärfsten Sehens, die Makula mit betroffen ist, bemerkt der Patient sehr schnell, dass mit seinen Augen etwas nicht in Ordnung ist. Der Befall dieser Stelle des schärfsten Sehens führt zu einer deutlichen Sehminderung. Das gleiche gilt für f ortgeschrittene Veränderungen wie die proliferative Retinopathie. Allerdings lehrt die Erfahrung, dass gerade ältere Patienten das allmähliche Nachlassen der Sehschärfe nicht in dieser Dramatik wahrnehmen.
Die Therapie der diabetischen Retinopathie
Ist die diabetische Retinopathie noch nicht allzu weit fortgeschritten, kann heute durch die Laserbehandlung der Netzhaut und / oder durch Medikamentengabe in den Glaskörper ein weiteres Fortschreiten der Gefäßveränderungen verhindert werden.
Die Laserbehandlung erfolgt in Tropfenbetäubung und ambulant. Je früher Gefäßveränderungen durch den Augenarzt erkannt und behandelt werden, umso sanfter kann die Behandlung sein und umso besser sind die Ergebnisse. Die Prozedur ist in der Regel nicht schmerzhaft. Der Patient hat eher das Gefühl, immer wieder mit Blitzlicht fotografiert zu werden. Anschließend kann er nach Hause gehen oder fahren - letzteres wegen der erweiterten Pupille nur mit öffentlichen Verkehrsmitteln.
Beim Makulaödem kann heute auch neben einer fokalen Laserbehandlung eine Medikamentengabe in den Glaskörper direkt vor die Makula (Anti VEGF Medikamente oder Cortisonpräparate) erfolgen, ähnlich wie bei der altersbedingten Makuladegeneration. Diese Medikamentengabe muss fast immer mehrmals in meist monatlichen Abständen erfolgen und erfordert regelmäßige Kontrolltermine und Messungen der zentralen Netzhautdicke (OCT Messung).
Bei schwerwiegenderen Formen, wie Einblutungen in den Glaskörper und diabetes- bedingten Netzhautablösungen, kann, dank der Fortschritte in der Netzhaut-Glaskörper-Chirurgie, eine aufwendige Operation (Vitrektomie) diese Augen meist noch vor der völligen Erblindung bewahren. Bei der Vitrektomie geht es nicht darum, ein normales Sehvermögen wieder herzustellen, sondern eine halbwegs befriedigende Funktion des Auges zu retten.
Indem Sie selber auf eine möglichst gute Blutzucker-und auch Blutdruckeinstellung achten, können Sie entscheidend zur Vermeidung solcher Spätkomplikationen beitragen.
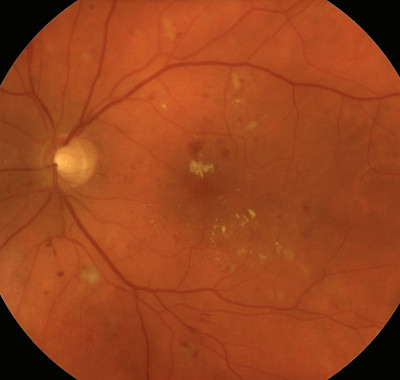
nichtproliferative Retinopathie: Man erkennt Blutungen (rote Flecke und Punkte) und Exsudate (hellgelbe Flecke), die durch geschädigte Gefäßwände entstanden sind
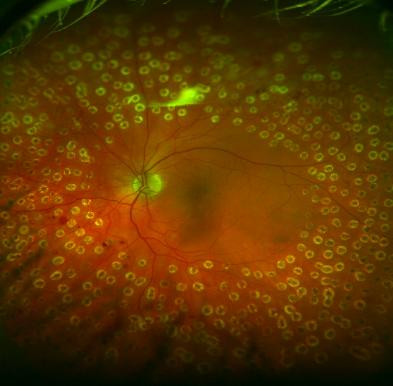
proliferative Retinopathie mit Zustand nach Laserfotokoagulation

